Trong phần lớn các trường hợp chấn thương khớp gối, MRI là công cụ chuẩn để đánh giá tổn thương dây chằng chéo trước (ACL). Nó giúp bác sĩ thấy được hình ảnh mô mềm, phân biệt mức độ rách, đánh giá tổn thương phối hợp như sụn chêm hay sụn khớp.
Tuy nhiên, thực tế lâm sàng không phải lúc nào cũng đơn giản. Có những trường hợp MRI cho kết quả không rõ ràng, hình ảnh mơ hồ, hoặc thậm chí không phát hiện tổn thương, trong khi bệnh nhân lại có triệu chứng gối lỏng, đau kéo dài, mất ổn định khi xoay chuyển.
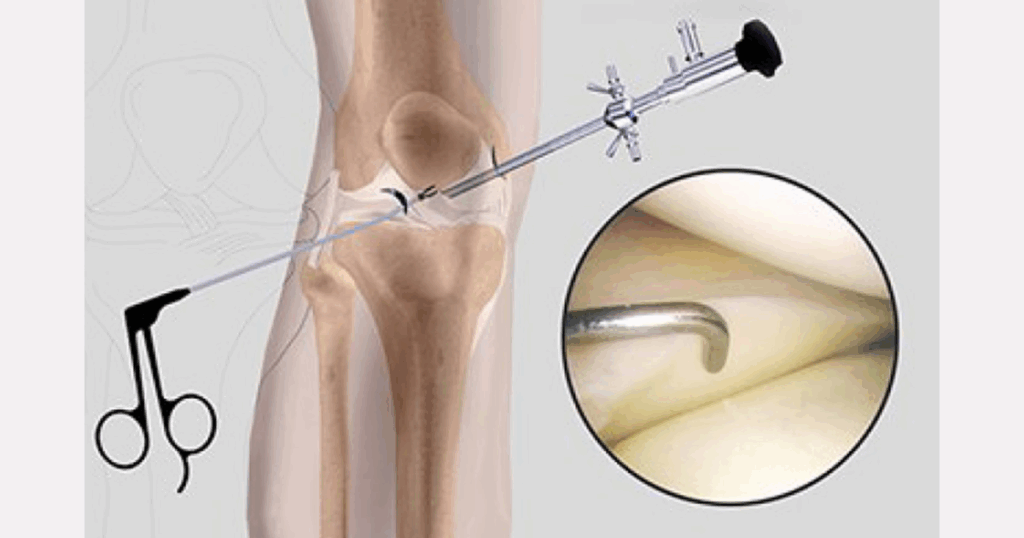
Khi đó, bác sĩ có thể chỉ định một bước tiếp theo – vừa để kiểm tra, vừa để can thiệp nếu cần thiết: nội soi khớp gối. Đây không còn đơn thuần là một thủ thuật chẩn đoán – mà là công cụ giúp bác sĩ nhìn trực tiếp vào bên trong khớp để biết điều gì thật sự đang xảy ra.
Nội soi giúp quan sát trực tiếp dây chằng, sụn chêm
Khác với MRI – vốn là phương tiện gián tiếp dựng lại hình ảnh mô mềm qua từ trường – nội soi khớp gối cho phép bác sĩ nhìn thấy trực tiếp bên trong khớp, thông qua một camera nhỏ được đưa vào qua đường rạch da rất nhỏ. Khi thực hiện nội soi, bác sĩ có thể đánh giá với độ chính xác cao các cấu trúc như:
- Dây chằng chéo trước (ACL): có bị đứt hay không, vị trí đứt, mức độ tổn thương và đặc điểm mô
- Sụn chêm: rách ở đâu, dạng rách nào, có thể bảo tồn được không
- Sụn khớp: có dấu hiệu bong tróc, thoái hóa hoặc tổn thương bề mặt
- Bao hoạt dịch, dây chằng bên, khoang khớp sau: đánh giá các tổn thương ít thấy trên phim
- Không phụ thuộc vào chất lượng máy chụp, không bị ảnh hưởng bởi phù nề, tụ dịch hay mô sẹo – nội soi cho cái nhìn “tận mắt thấy”, nên đặc biệt hữu ích khi MRI không thể hiện rõ tổn thương.
Khi nào nên chỉ định nội soi chẩn đoán?
Dù MRI thường là lựa chọn đầu tiên để đánh giá tổn thương ACL, nội soi khớp gối sẽ được bác sĩ cân nhắc chỉ định trong những trường hợp sau:
- MRI không rõ ràng: Hình ảnh dây chằng bị mờ, cấu trúc khó phân biệt, hoặc có dấu hiệu nghi ngờ nhưng chưa đủ bằng chứng để chẩn đoán dứt khoát.
- Triệu chứng và MRI không đồng nhất: Ví dụ MRI báo “không đứt dây chằng”, nhưng bệnh nhân vẫn có cảm giác gối trượt, không kiểm soát được khi xoay.
- Nghi ngờ tổn thương phối hợp không phát hiện trên MRI: Một số rách sụn chêm nhỏ, bong sụn bề mặt, tổn thương điểm bám dây chằng… có thể bị bỏ sót nếu không có kinh nghiệm đọc phim.
- Người đã từng phẫu thuật trước đó: Vùng mổ cũ, mô sẹo, vật liệu khâu hoặc tái tạo có thể làm nhiễu tín hiệu MRI – trong khi nội soi vẫn quan sát được trực tiếp.
- Khớp gối lỏng mạn tính không rõ nguyên nhân: Sau nhiều lần chấn thương nhẹ hoặc tiền sử gối không ổn định kéo dài, nội soi giúp kiểm tra tổng thể tất cả cấu trúc khớp.
Nói cách khác, nội soi không phải là chỉ định phổ biến cho mọi trường hợp, nhưng khi MRI “không nói đủ” – nội soi là công cụ lý tưởng để bác sĩ tìm ra câu trả lời cuối cùng.
Có thể điều trị luôn nếu phát hiện tổn thương
Một trong những lợi thế quan trọng nhất của nội soi khớp gối là: nếu phát hiện tổn thương trong quá trình nội soi chẩn đoán, bác sĩ có thể can thiệp điều trị ngay lập tức mà không cần phẫu thuật lại lần khác. Ví dụ:
- Nếu phát hiện rách sụn chêm, bác sĩ có thể tiến hành khâu lại hoặc cắt lọc phần rách ngay trong cùng một thủ thuật.
- Nếu thấy tổn thương mặt sụn, có thể cạo sửa, làm sạch vùng bong tróc hoặc kích thích tái tạo sụn.
- Với các trường hợp đã xác định đứt ACL hoàn toàn, nội soi chẩn đoán có thể là bước chuẩn bị cho ca tái tạo dây chằng sẽ thực hiện trong cùng đợt mổ.
Điều này mang lại lợi ích rất lớn cho người bệnh:
- Tiết kiệm thời gian, không phải chờ thêm vài tuần để lên lịch mổ lần nữa
- Giảm chi phí, do chỉ cần gây mê và nằm viện một lần
- Tối ưu hóa phục hồi, vì xử lý đồng bộ tất cả tổn thương ngay khi phát hiện
Chính vì lý do này, nhiều bác sĩ xem nội soi là vừa công cụ chẩn đoán, vừa là bước đầu của quá trình điều trị chủ động, nhất là trong các ca phức tạp hoặc nghi ngờ tổn thương phối hợp.
Nội soi là thủ thuật ít xâm lấn, phục hồi nhanh
Khác với các phương pháp mổ hở truyền thống, nội soi khớp gối chỉ cần tạo 2–3 đường rạch nhỏ khoảng 0,5–1 cm để đưa camera và dụng cụ vào khớp. Nhờ đó, người bệnh:
- Ít đau sau mổ hơn
- Ít nguy cơ nhiễm trùng hoặc biến chứng vết mổ
- Phục hồi nhanh hơn, thường có thể đi lại trong vòng vài ngày và tập phục hồi chức năng sớm
Với các trường hợp nội soi chỉ để thăm khám, bệnh nhân có thể xuất viện trong ngày, không cần nằm viện qua đêm. Ngay cả khi nội soi kết hợp xử lý tổn thương đơn giản (cắt lọc sụn chêm, bơm rửa khớp…), thời gian phục hồi cũng ngắn hơn rất nhiều so với phẫu thuật kinh điển.
Tính chất ít xâm lấn này giúp người bệnh sớm quay trở lại sinh hoạt bình thường, giảm thời gian nghỉ làm, đồng thời giúp quá trình tập vật lý trị liệu hiệu quả hơn do ít sưng đau và cứng khớp.
Kết luận
Nội soi khớp gối không đơn thuần là một thủ thuật hỗ trợ chẩn đoán, mà là cánh cửa mở ra nhiều phương án điều trị chính xác, ít xâm lấn và an toàn hơn cho người bệnh. Với những tiến bộ trong kỹ thuật và tay nghề của bác sĩ chuyên khoa, nội soi khớp gối ngày nay đã trở thành một thủ thuật tương đối an toàn, hiệu quả, giúp bệnh nhân rút ngắn thời gian phục hồi và cải thiện chất lượng sống đáng kể.
Tuy nhiên, cũng cần hiểu rằng nội soi là một can thiệp y khoa, không nên vội vã yêu cầu thực hiện khi chưa thực sự cần thiết. Hãy trao đổi kỹ với bác sĩ chuyên khoa để được đánh giá đúng tình trạng khớp, lựa chọn phương pháp phù hợp và chuẩn bị tốt nhất nếu nội soi là chỉ định nên thực hiện.
Quý vị và các bạn quan tâm có thể tham gia các nền tảng để cập nhật và trao đổi thêm những thông tin – tình trạng sức khỏe cùng cộng đồng và bác sĩ chuyên khoa tại.
- Youtube: Youtube.com/@KhoecungBSVu
- Facebook Page: FB.com/groups/395429545431166
- Tiktok: dr.tran.anh.vu
- Zalo/Phone: 0905.635.235